Лімфангіт - гостре інфекційне захворювання, при якому уражаються лімфатичні судини. Зазвичай розвивається на тлі інших запальних захворювань або в процесі оперативного втручання в результаті проникнення в лімфатичні шляхи гнійної флори і її токсинів. Основним джерелом інфекції в таких випадках є фурункули, панарицій, абсцеси, інфіковані рани та ін.
Виникнення лімфангіту на тлі гнійних патологій свідчить про прогресування основного захворювання і погіршує його перебіг. У хворого спостерігається підвищення температури тіла вище 39 ° С, озноб, загальна слабкість, головний біль. Як правило, спостерігається почервоніння і набряклість шкіри. Трохи пізніше до симптомів приєднується запалення лімфовузлів (лімфаденіт), вони збільшуються, стають щільними і болючими.
Як лікувати лімфангіт
При підозрі на лімфангіт слід записатися на прийом до хірурга. Лікування лімфангіту передбачає усунення основного захворювання, розтин і лікування первинних вогнищ інфекції, санацію гнійних ран.
В якості додаткових лікувальних заходів проводяться сеанси фізіотерапії. Місцево рекомендується використовувати бальзамічні пов'язки, компреси з розчинами протизапальних засобів. При виявленні вогнищ абсцесу різної локалізації необхідне хірургічне втручання.
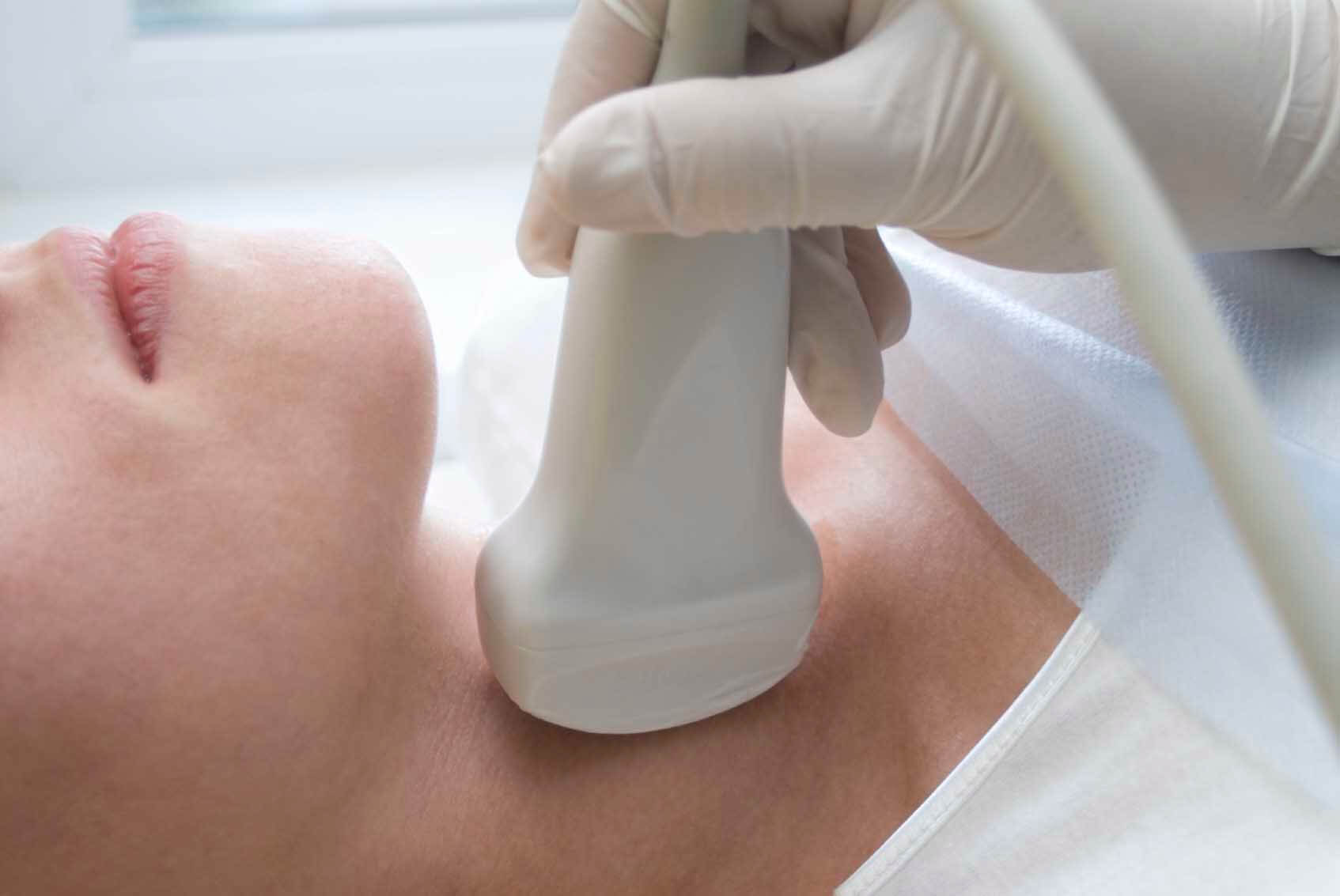
Яку діагностику пройти при лімфангіті
Розпізнати лімфангіт, особливо при ураженні глибоких лімфатичних судин, досить складно. Основні методи діагностики захворювання:
- збір анамнезу – вивчення скарг пацієнта, підтвердження наявності провокуючих захворювань і вогнищ інфекції;
- фізикальне обстеження – виявлення специфічних симптомів захворювання (поганий загальний стан, біль і припухлість в кінцівках вище гнійного
- вогнища, болючість при глибокій пальпації);
- УЗД лімфатичних вузлів;
- клінічний аналіз крові (виражений лейкоцитоз) і сечі;
- біопсія лімфатичних вузлів – відбір матеріалу для гістологічних та мікробіологічних досліджень;
- культуральні аналізи – виділення збудника і визначення його чутливості до антибіотиків.
При необхідності проводяться консультації інфекціоніста, онколога, терапевта.
Последствия лимфангита
При отсутствии своевременного лечения и прогрессировании болезни возможно образование лимфатических тромбов, которые вызывают стаз лимфотока. Плохое самочувствие, боли в конечностях, высокая температура, тахикардия, эндотоксикоз — симптоматика, от которой больной страдает вне оказания медицинской помощи. При гнойном лимфангите существует риск развития флегмоны, сепсиса.







